Si la pandémie de coronavirus COVID-19 peut sembler sans précédent, la survenue de maladies infectieuses n'est pas nouvelle.
Bien que peu de gens se souviennent des conséquences de la terrible pandémie de 1918 — connue sous le nom de « grippe espagnole » — ou des épidémies de polio du XXe siècle, les crises sanitaires des 100 dernières années servent aujourd'hui de feuille de route dans la lutte contre la COVID-19.
À bien des égards, les pays n'ont jamais été aussi bien équipés qu'aujourd'hui pour faire face aux épidémies de maladies infectieuses. Les efforts déployés par les professionnels de la santé, les responsables gouvernementaux et le public pour contenir les crises sanitaires passées ont largement contribué à orienter et à façonner la réponse au nouveau coronavirus. Les échecs des crises passées planent au-dessus de la pandémie de COVID-19, agissant comme un avertissement et un rappel continus du besoin urgent de mettre au point des tests, des traitements et des vaccins qui soient équitablement distribués dans le monde entier.
Voici neuf avancées clés, développées par les communautés médicales et scientifiques à la suite des crises sanitaires passées, que la réponse mondiale à la COVID-19 continue de prendre en compte.
Distanciation sociale
 St. Louis Red Cross Motor Corps are photographed on duty in Oct 1918, during the influenza epidemic.
St. Louis Red Cross Motor Corps are photographed on duty in Oct 1918, during the influenza epidemic.
St. Louis Red Cross Motor Corps are photographed on duty in Oct 1918, during the influenza epidemic.
En 2007, des chercheurs ont examiné de près la manière dont les villes américaines ont réagi à la pandémie de grippe espagnole de 1918. La ville de Philadelphie, en Pennsylvanie, qui a ignoré les premiers avertissements relatifs au virus et a organisé un grand défilé à son approche, a fini par connaître une grave épidémie. À l’inverse, la ville de St Louis, dans le Missouri, a ordonné aux gens de rester à l'intérieur et a ainsi réussi à vaincre le virus rapidement.
« Ils ont trouvé un signal assez fort, indiquant que les villes ayant pris des mesures de distanciation sociale relativement tôt s’en étaient mieux sorties que celles qui ne l'avaient pas fait, a déclaré David S. Jones, professeur d'épidémiologie à l'université de Harvard, à Global Citizen. La politique américaine de réponse aux pandémies de grippe en a tenu compte et les gens ont sauté sur l'occasion en février dernier. Chaque fois que l'on parle d'aplatir la courbe, on se base sur une analyse historique datant de 1918. »
Si la distanciation sociale peut être considérée comme une stratégie banale, son adoption par les gouvernements du monde entier a constitué une avancée majeure en matière de santé publique.
Au début de l'année 2020, la distanciation sociale est devenue la principale ligne de défense contre le coronavirus et les pays qui ont encouragé leurs citoyens à rester chez eux dès le début ont toujours obtenu de meilleurs résultats que ceux qui ne l'ont pas fait.
Mobilisation communautaire
Pour surmonter les crises de santé publique, il faut le soutien et la protection de tous les membres d'une communauté, sans quoi de nouvelles épidémies peuvent se produire de manière répétée, selon l’OMS.
Au cours de l'histoire des pandémies — de la peste bubonique du XIIIe siècle à l'épidémie de SRAS en 2003 — les gouvernements ont toujours eu du mal avec ce principe.
Pendant la crise d'Ebola en Afrique de l’Ouest, entre 2014 et 2016, les gouvernements locaux se sont heurtés à des difficultés lorsqu'ils ont tenté d'appliquer des mesures de confinement. Ces difficultés ont été constatées dans des zones où la suspicion vis-à-vis du gouvernement était forte, où les populations n'avaient pas accès à l'eau et aux installations sanitaires et où les communautés dépendaient des salaires gagnés par le travail quotidien, selon Adia Benton, anthropologue culturelle et médicale à l'université Northwestern.
« Que devez-vous faire pour vous assurer que les gens restent chez eux et qu'ils n'aient aucune raison de sortir ? S’assurer qu'ils ne perdent pas de revenus, qu'ils puissent manger, qu'ils soient capables de s'occuper d'eux-mêmes pendant le confinement, a-t-elle déclaré à Global Citizen. Ce sont des considérations qui n'ont pas été prises au sérieux, car les gouvernements n’ont pas réussi à donner aux gens les ressources dont ils avaient besoin. »
Les mesures de confinement ne peuvent fonctionner que si les gouvernements sont transparents sur ce qu'ils font, tout en prévoyant des filets de sécurité sociale solides pendant la période de distanciation sociale et en impliquant les membres de la communauté, a expliqué M. Benton.
 Karungi Shamillah is a Red Cross volunteer in her community in Majada, Uganda in 2018. Shamillah is trained to conduct community-based surveillance, educate communities about Ebola, while also recognizing the signs of the virus to ensure follow up care.
Karungi Shamillah is a Red Cross volunteer in her community in Majada, Uganda in 2018. Shamillah is trained to conduct community-based surveillance, educate communities about Ebola, while also recognizing the signs of the virus to ensure follow up care.
Karungi Shamillah is a Red Cross volunteer in her community in Majada, Uganda in 2018. Shamillah is trained to conduct community-based surveillance, educate communities about Ebola, while also recognizing the signs of the virus to ensure follow up care.
L'OMS constate que la République démocratique du Congo (RDC) a intégré une mobilisation communautaire plus poussée au sein de son système de santé publique, suite à la crise du virus Ebola en 2014-2016. Lorsque le pays a été confronté à des épidémies en 2018 et 2020, les réponses ont ainsi été adaptées à chaque communauté affectée.
Contribution collective à la science
Tout au long de la pandémie de COVID-19, des scientifiques amateurs ont mis au point des masques de protection imprimables en 3D, développé des tests plus rapides et aidé les grands laboratoires dans leurs recherches.
Ce type d'activisme communautaire trouve ses racines dans l'épidémie de VIH des années 1980, durant laquelle des militants LGBTQ+ ont réfléchi aux options de traitement de la maladie et ont milité pour obtenir le soutien du gouvernement.
 Protesters, organized by the gay rights activist group ACT UP, lie on the street in front of the New York Stock Exchange on Sept. 14, 1989, in a demonstration against the high cost of the AIDS treatment drug AZT.
Protesters, organized by the gay rights activist group ACT UP, lie on the street in front of the New York Stock Exchange on Sept. 14, 1989, in a demonstration against the high cost of the AIDS treatment drug AZT.
Protesters, organized by the gay rights activist group ACT UP, lie on the street in front of the New York Stock Exchange on Sept. 14, 1989, in a demonstration against the high cost of the AIDS treatment drug AZT.
« Les militants de la lutte contre le VIH ont fait progresser une science populaire, ce qui a accéléré certains de ces processus de réglementation et montré qu'il était possible de développer un projet scientifique dans l'urgence, a déclaré M. Benton. Cela nous a donné un cadre pour accélérer la recherche dans ces conditions d'urgence. »
« Ceci a contribué à faire évoluer notre façon de penser la recherche expérimentale en situation de crise », a-t-il ajouté.
La AIDS Coalition to Unleash Power, dénommée ACT UP, a contribué à simplifier le processus de développement de traitements contre le VIH aux États-Unis. Ce changement systémique a aujourd'hui permis aux chercheurs de donner plus rapidement le feu vert aux traitements anti-COVID-19.
Vaccins
Le monde attend avec impatience la mise au point d'un vaccin anti-COVID-19. On ne sait pas si un tel vaccin verra le jour dans les 12 à 18 mois à venir, mais il est clair que les scientifiques développent ce vaccin à un rythme plus effréné que jamais.
Ce processus, qui va de la phase de recherche à la production de masse et à la distribution du vaccin, a été amélioré lors des crises sanitaires passées.
Les chercheurs ont découvert un vaccin contre la variole en 1798, mais il a fallu plus d'un siècle pour qu'il atteigne la plus grande partie du monde, car les pays n'avaient pas la capacité de produire, de stocker et de distribuer les traitements à grande échelle.
« Ils ont réuni un groupe d'orphelins, ont envoyé leur bateau autour du monde et ont fait en sorte de maintenir un cas de variole, de façon à utiliser chaque enfant ayant une population active [pour vacciner la population], a déclaré M. Jones. C'était un processus lourd.»
Dans les années 1950, les scientifiques se sont précipités pour produire des vaccins contre la polio afin d'inoculer les populations, car la maladie paralysait des centaines de milliers de personnes dans le monde. Ils se sont heurtés à des problèmes de fabrication et d’efficacité, mais ont finalement réussi à déployer le vaccin dans le monde entier dans les années 1960.
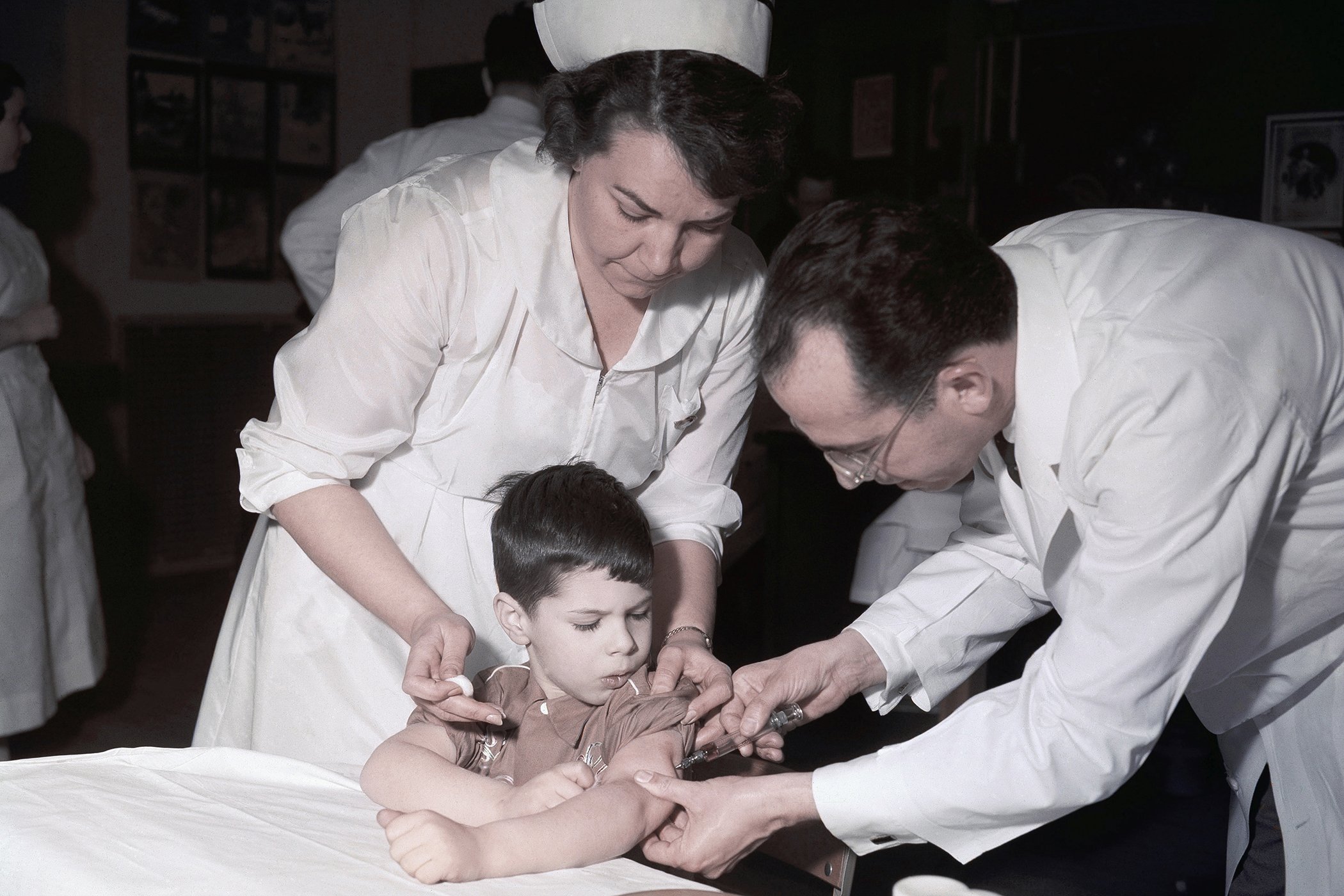 Polio vaccine being administered by Dr. Jonas Salk on April 23, 1964.
Polio vaccine being administered by Dr. Jonas Salk on April 23, 1964.
Polio vaccine being administered by Dr. Jonas Salk on April 23, 1964.
Les chercheurs ont tiré les leçons des erreurs du passé. Les nouvelles technologies ont permis de surmonter de nombreuses complications liées à la production, tandis que la capacité de production a augmenté de façon exponentielle, a déclaré M. Jones.
Néanmoins, il soupçonne qu'un vaccin contre les coronavirus se heurtera à des difficultés logistiques particulières.
« Si vous voulez vacciner 300 millions de personnes aux États-Unis et 7 milliards dans le monde, vous aurez besoin d’un nombre important de seringues, d'aiguilles et de flacons », a déclaré M. Jones.
Certains de ces problèmes potentiels, tels que le stockage et le transport des vaccins, ont été atténués par les progrès technologiques. Les drones peuvent désormais acheminer les vaccins dans des régions éloignées et les technologies de refroidissement avancées peuvent garantir l'intégrité des vaccins, qui doivent être réfrigérés sur de longues distances.
« D'autres problèmes, tels que l'aversion pour les vaccins et les théories du complot, peuvent être résolus en évoquant les crises sanitaires passées », a déclaré M. Jones.
Recherche des contacts
De nombreux gouvernements ont attendu bien trop longtemps avant de prendre des mesures proactives pour contenir l'épidémie actuelle de coronavirus et ont été confrontés à un lourd bilan humain ainsi qu'à de graves bouleversements économiques. D'autres ont réagi de manière à réduire le nombre de victimes.
De nombreux pays d'Asie du Sud-Est ont vite réagi à la pandémie actuelle grâce aux enseignements tirés de la crise du SRAS de 2003. Le SRAS était un virus plus mortel que la COVID-19, mais il n'était pas aussi infectieux ; aussi les pays ont-ils eu plus de temps pour le contenir.
 A health worker measures the temperature of an airline stewardess at the airport in Beijing, China, Tuesday, May 20, 2003.
A health worker measures the temperature of an airline stewardess at the airport in Beijing, China, Tuesday, May 20, 2003.
A health worker measures the temperature of an airline stewardess at the airport in Beijing, China, Tuesday, May 20, 2003.
Durant le pic de l'épidémie de SRAS, de nombreux pays ont lancé de vastes campagnes de santé publique qui consistaient à dépister les personnes à l'aide de thermomètres infrarouges (également appelés « pistolets »), à promouvoir la distanciation sociale et à effectuer une recherche des contacts.
La recherche des contacts, qui consiste à retrouver toute personne avec laquelle une personne contaminée est entrée en contact, est un outil particulièrement efficace pour prévenir les épidémies, puisqu’elle permet aux responsables de santé d'isoler les personnes susceptibles de propager un virus. Si les pays parviennent à retracer entièrement la liste des contacts d'une personne donnée, il sera possible de mettre fin à une épidémie plus rapidement.
« Ce sont des pays qui ont été secoués par le SRAS en 2003, a déclaré M. Jones. Des pays comme le Vietnam ont mis en place des systèmes de santé solides pour détecter les premiers cas de maladies respiratoires, rechercher les contacts — pour faire tout ça. »
« Ils sont passés à la vitesse supérieure [pour la COVID-19] et ont eu 300 cas sans aucun décès, alors qu'ils partagent une frontière terrestre gigantesque avec la Chine », a-t-il ajouté.
Les pays qui ont été confrontés au virus Ebola entre 2014 et 2016, tels que la Sierra Leone, le Liberia et la République démocratique du Congo, ont mis au point d'efficaces systèmes de dépistage et de suivi des personnes à l'intérieur et à l'extérieur des frontières. Ces protocoles ont aujourd'hui été redéployés dans le cadre de la lutte contre la COVID-19.
« Les pays ont été poussés à adopter un programme de sécurité sanitaire mondiale, qui ne concerne pas tant les soins que la surveillance et le suivi constant de certaines menaces liées aux maladies, a déclaré M. Benton. Ce genre de choses se concentre sur la technologie. »
La recherche des contacts n'est pas une solution miracle pour lutter contre les épidémies de maladies infectieuses, selon la MIT Technology Review. Dans le cas de maladies comme la COVID-19, qui peut être transmise de manière asymptomatique d'une personne à l'autre, la recherche des contacts ne fonctionne que si les tests sont généralisés et accessibles.
Au début de l'année 2020, les autorités sud-coréennes ont rapidement mobilisé les agents de santé et les ressources nécessaires, afin de tester le plus grand nombre possible de personnes au cours des premières phases de l'épidémie de COVID-19. Elles ont ainsi pu retracer efficacement les contacts des citoyens contaminés.
Aux États-Unis, en revanche, l'absence de tests a réduit l'utilité de la recherche des contacts, selon la MIT Technology Review. Les États-Unis ont actuellement le plus grand nombre de cas de COVID-19 signalés dans le monde.
Collecte de données
Si les pays ne disposent pas de données fiables et régulières sur les hospitalisations, les méthodes de traitement, ainsi que sur les facteurs de risque au sein d'une population et d'innombrables autres variables, il devient alors beaucoup plus difficile de contenir une épidémie virale.
Carolyn Pullen, directrice générale de la Société canadienne de cardiologie, a déclaré que l'épidémie de SRAS de 2003 avait mis en évidence le besoin urgent d'investir dans la collecte et le partage des données au Canada.
La technologie de collecte de données s'est considérablement améliorée au cours des dernières années, en partie grâce à l'intelligence artificielle, mais aussi grâce à des organisations telles que l'OMS, qui ont beaucoup investi dans le développement des capacités en matière de collecte de données.
Les progrès liés à l'intelligence artificielle ont également aidé les responsables de santé publique à mieux anticiper les épidémies et à prévoir les stratégies pour y faire face.
Cependant, des lacunes importantes persistent dans le monde entier, a déclaré Mme Pullen.
« Les données en temps réel faisaient défaut à l'époque et elles font encore défaut aujourd'hui, ce qui entrave notre capacité à planifier l'allocation des ressources, à déterminer la trajectoire et les points chauds [du virus] pour savoir où concentrer les ressources », a-t-elle déclaré à Global Citizen. Au lieu d'adopter une approche ciblée, nous avons dû adopter une approche globale et tout arrêter.
« Si nous avions eu de meilleures données, nous aurions pu être plus stratégiques, mais aussi plus efficaces dans la façon dont nous avons géré la propagation de la maladie [COVID-19], a-t-elle poursuivi. Il ne fait aucun doute que la collecte de données et l'établissement de rapports sont coûteux et compliqués, mais nous disposons déjà de l'infrastructure nécessaire pour y parvenir. Nous ne la finançons juste pas assez. »
Diagnostics
La réaction des États-Unis à la COVID-19, en particulier, a souffert à la fois d'un manque de tests et d'échecs liés à ceux déjà en circulation.
« La COVID-19 a exposé non pas tant les responsabilités des hôpitaux, mais le désordre complet du système de santé publique américain, a déclaré M. Jones. Nous n'avons toujours pas de capacité de test adéquate. »
Il a ajouté que, si les États-Unis avaient appliqué les leçons tirées des crises sanitaires passées, la capacité de test n'aurait pas été un problème cette fois-ci.
Les crises de santé publique passées ont montré à quel point il était essentiel de disposer d'une capacité de diagnostic précoce et efficace.
Des améliorations substantielles en matière de technologie ont permis de développer et de déployer des tests rapidement, selon STAT News. Il a fallu plus d'un an aux scientifiques pour séquencer le génome du SRAS, alors que celui de la COVID-19 a été séquencé en moins d'un mois. Ce délai réduit a permis aux scientifiques de créer des tests de diagnostic beaucoup plus rapidement et de les mettre entre les mains des travailleurs de santé bien plus tôt.
Les scientifiques ont également appris toute une série de nouvelles techniques pour mettre au point des traitements à partir des pandémies passées, rapporte le New Yorker. L'épidémie de VIH a montré à quel point il pouvait être utile de rechercher une solution associant plusieurs médicaments, tandis que la crise d'Ebola a pu bénéficier des technologies de modification génétique.
Matériel médical et hygiène

Une grande partie de l'équipement médical sur lequel s'appuient les travailleurs de santé pour traiter les patients COVID-19 a été développé ou amélioré au cours des crises sanitaires passées.
Le masque N95 et la combinaison Hazmat ont tous deux leur origine dans la grande peste de Mandchourie de 1910, qui sévissait dans certaines régions de Chine et de Russie, et suite à laquelle les médecins avaient conclu que le virus était transmis par voie aérienne.
Pendant la crise Ebola de 2014 à 2016, les travailleurs de santé se sont appuyés sur les progrès réalisés dans la technologie des smartphones afin de lire les températures, de suivre les symptômes et de se familiariser avec de nouveaux protocoles de soins. Ces formes de soins de santé plus accessibles ont permis aux pays de mieux contenir le virus dans les régions disposant de peu de ressources.
Des méthodes d'hygiène — de la désinfection et de la ventilation des locaux à l'élimination des déchets en passant par la désinfection des outils — ont été adoptées à grande échelle pour enrayer les épidémies de tuberculose, de choléra et de typhoïde.
« Le traitement hospitalier s'est énormément amélioré au cours du siècle dernier, notamment grâce à la disponibilité d'antibiotiques et de vaccins, qui n'étaient pas accessibles lors de la dernière grande pandémie mondiale de grippe en 1918, a déclaré John Tang, historien économique à l'université de Melbourne, à Global Citizen. L'amélioration du diagnostic et la diminution de la probabilité d'infection, due à d'autres patients ou à des pratiques insalubres, signifient que les gens ont moins de chances de mourir aujourd'hui à l'hôpital qu'autrefois. »
Hôpitaux de campagne
Partout dans le monde, les hôpitaux ont été submergés par l'augmentation du nombre de patients atteints de la COVID-19 ayant besoin de soins intensifs.
Les patients ont été placés dans différentes unités hospitalières, couloirs et halls. Dans de nombreux cas, des hôpitaux de campagne ont été rapidement construits pour faire face à ce débordement.
Les hôpitaux de campagne ont été utilisés il y a plus d'un siècle, lors de la pandémie de grippe espagnole, pour faire face à la surcharge des hôpitaux, mais ces versions antérieures ont posé d'énormes problèmes.
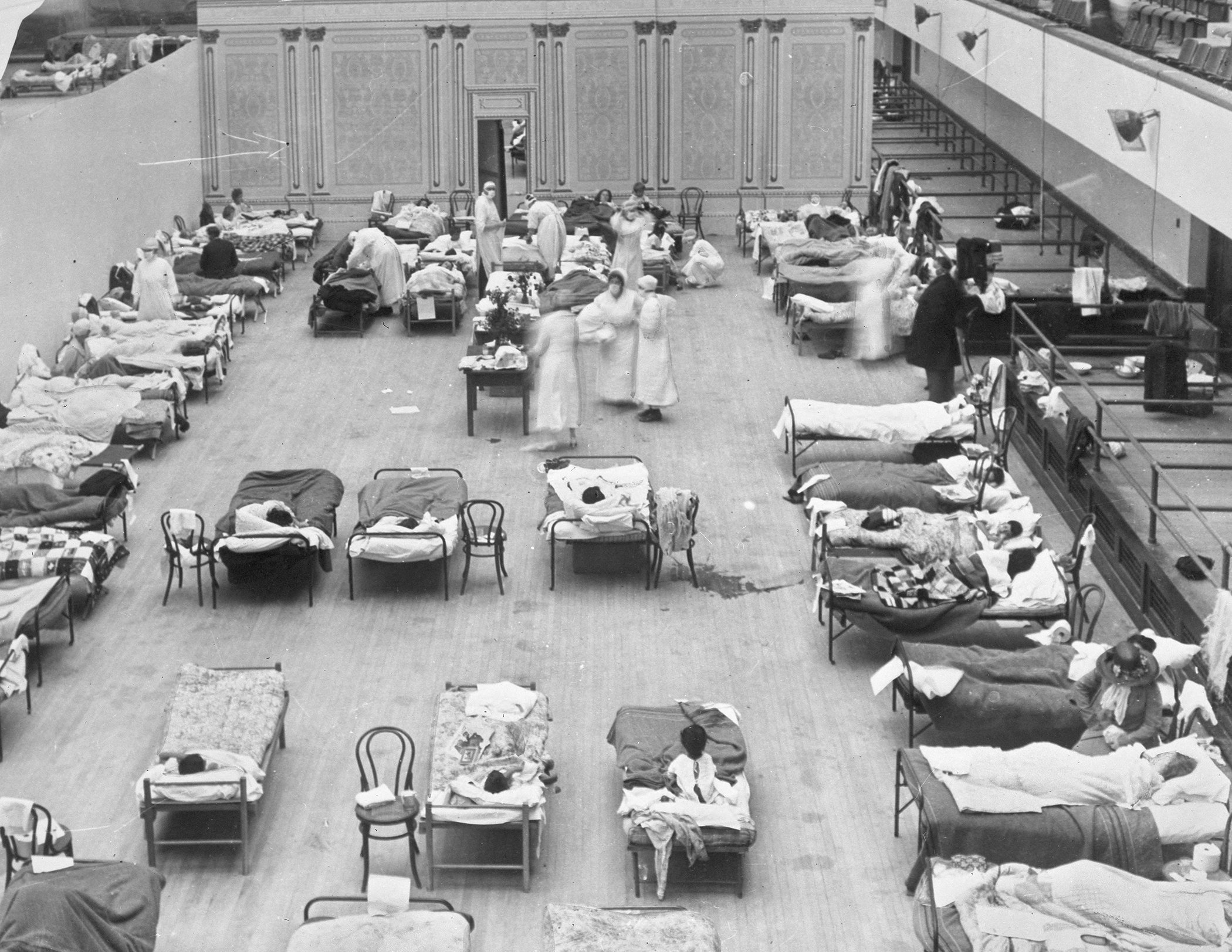 In this 1918 file photo made available by the Library of Congress, volunteer nurses from the American Red Cross tend to influenza patients in the Oakland Municipal Auditorium, used as a temporary hospital.
In this 1918 file photo made available by the Library of Congress, volunteer nurses from the American Red Cross tend to influenza patients in the Oakland Municipal Auditorium, used as a temporary hospital.
In this 1918 file photo made available by the Library of Congress, volunteer nurses from the American Red Cross tend to influenza patients in the Oakland Municipal Auditorium, used as a temporary hospital.
« En 1918, vous pouviez fournir tous les soins médicaux dans une tente comme vous le pouviez dans un hôpital, mais il n'y avait pas de ventilateur, pas de dispositif d'oxygène, pas d'intraveineuse ; tout ce que vous pouviez fournir était un soutien moral, de la nourriture et de l'hygiène », a déclaré Jones.
Depuis, des avancées technologiques majeures ont fait des hôpitaux de campagne une option plus viable. En effet, l'accès aux ressources s'est amélioré, tout comme la capacité à fournir des traitements dans un cadre improvisé.
À New York, par exemple, le Jacob Javits Convention Center a été transformé en un hôpital de pointe en quelques jours seulement.
Si les leçons du passé ont grandement aidé certains pays à faire face à la pandémie actuelle, les progrès restent inégaux entre et au sein des pays. Les investissements en matière de santé publique sont souvent retardés ou négligés.
« De nombreuses leçons tirées des crises sanitaires passées sont encore ignorées, à savoir [la nécessité d’avoir] une réponse efficace, une coordination et des mesures préventives », a déclaré M. Tang.
« Il est également irresponsable de traiter les soins de santé comme une industrie compétitive, en réduisant les marges de manœuvre pour économiser sur les coûts à court terme. Les épidémies sont rares, mais elles peuvent facilement surpasser le nombre de lits d'hôpitaux et le personnel médical opérant à capacité normale, a-t-il ajouté. Cette situation génère-t-elle de l'inefficacité ? Peut-être, mais l'alternative représente des morts inutiles et des douleurs économiques. Ces conséquences ne sont pas non plus aléatoirement réparties, mais touchent de manière disproportionnée les personnes vulnérables et marginalisées. »
M. Jones a déclaré qu'il espérait que les échecs liés à la réponse à la COVID-19 inciteraient les pays à investir dans la santé publique. Une détection plus rigoureuse et des mesures de traçage des contacts auraient permis de contenir la pandémie plus tôt, a-t-il dit. Et si les pays avaient réellement fait des réserves de produits essentiels, il n'y aurait pas eu de pénurie d'équipements de protection individuelle.
Selon M. Benton, on ne sait pas très bien quel sera l'héritage de la COVID-19 : les pays vont-ils investir dans les systèmes de soins de santé et dans des filets de sécurité sociale ? La priorité sera-t-elle accordée aux soins à long terme et au bien-être des communautés ?
Mme Pullen s'est montré plus confiante dans le fait que la pandémie conduira à un changement durable.
« Tout le monde, y compris les plus jeunes, se souviendra de ce que c'était et de la façon dont le monde a été bouleversé, ainsi que des conséquences sanitaires et économiques, qui sont si importantes, a-t-elle déclaré. J'espère que la prise de conscience de la population, par rapport à ce que cela signifie lorsque les choses vont mal, renforcera cette fois-ci la volonté politique ».
Elle a ajouté : « Je crois vraiment que les gens diront : "Faisons tout ce que nous pouvons pour que cette catastrophe ne se reproduise plus".»